distRibuteur exclusif des produits Aquolab en france, DOM-COM, belgique et suisse.
Implants dentaires et hygiène
Impact de l’hygiène orale sur l’incidence de la péri-implantite, douleur après pose d’implant. L’hygiène bucco-dentaire en cas d’implants dentaires est primordiale pour éviter des complications et des infections. Le jet dentaire Aquolab à l’ozone un partenaire d’hygiène idéal.
Charlotte FAVRIL, Simone CORTELLINI, Mathieu DE NUTTE, Wim TEUGHELS, Marc QUIRYNEN.
3/2/20255 min lire
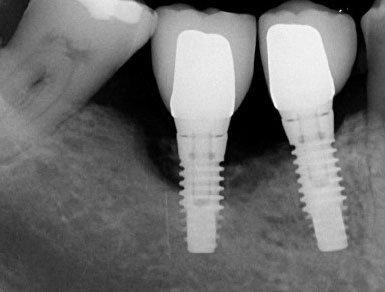
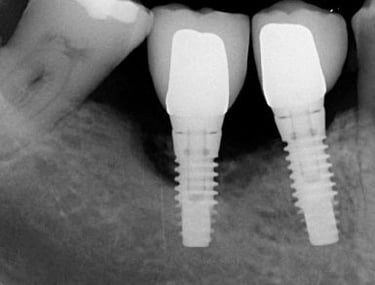
Les implants dentaires sont des racines artificielles qui remplacent des dents absentes. La taille d’un implant varie de 8 à 12 mm. L’hygiène bucco-dentaire doit être rigoureuse et des contrôles doivent être effectués régulièrement auprès d’un praticien. La mise en place d’implants dentaires peut comporter des complications. Voici un article sur l’impact de l’hygiène sur l’incidence de la péri-implantite :
Qu’est-ce que la péri-implantite ?
La péri-implantite est une complication des tissus péri-implantaires qui peut survenir suite à la pose d’un implant dentaire. La péri-implantite est une maladie infectieuse associée à la plaque pathologique survenant dans les tissus entourant les implants dentaires. Elle est caractérisée par une inflammation de la muqueuse péri-implantaire, d’un saignement et/ou une suppuration et d’une perte osseuse autour de l’implant. Une hygiène irréprochable est un des éléments clés pour prévenir les maladies péri-implantaires.
Impact de l'hygiène orale sur l'incidence de la péri-implantite:
Article : Auteur(s) : Charlotte FAVRIL* Simone CORTELLINI** Mathieu DE NUTTE*** Wim TEUGHELS**** Marc QUIRYNEN*****
Fonctions :
*Département des sciences de la santé bucco-dentaire
KU Leuven & Odontologie (parodontologie)
Hôpitaux universitaires Louvain
Louvain, Belgique
Source :https://www.editionscdp.fr/
Résumé
De nombreux facteurs sont impliqués dans l'étiologie de la péri-implantite. Les résultats de plusieurs études ont rapporté une corrélation significative dose-dépendante entre la maladie péri-implantaire et le contrôle inadéquat de la plaque sur les sites implantés, tandis que la péri-implantite était rare autour des implants lorsque le contrôle de la plaque était correct. La mauvaise hygiène bucco-dentaire est le facteur étiologique principal à l'origine du biofilm à la fois autour des dents et des implants.
Par conséquent, les mesures appropriées d'hygiène buccale sont d'une grande importance chez les patients implantés. Les mesures d'hygiène buccale et la thérapeutique parodontale de soutien (SPT) peuvent fortement réduire les complications biologiques et améliorer le pronostic à long terme.
Introduction
Il est bien établi que le maintien de tissus sains autour des implants est l'un des facteurs clés pour la réussite à long terme des implants. L'accumulation de plaque induit un processus inflammatoire qui peut conduire à une destruction progressive des tissus mous et durs et, finalement, à l'échec de l'implant (Mombelli et al., 1987 ; Albrektsson et al., 1994 ; Pontoriero et al., 1994). Le processus inflammatoire, décrit comme la mucosite (comme la gingivite autour des dents naturelles), est une inflammation marginale sans perte d'attache ni perte osseuse (Zitzmann et al., 2001). Le processus inflammatoire associé à la perte de l'os de support marginal autour d'un implant en fonction est défini comme une péri-implantite (Zitzmann et Berglundh, 2008 ; Lindhe et Meyle, 2008).
Les lignes directrices actuelles pour la définition et le diagnostic des maladies péri-implantaires ont été établies aux 6e, 7e et 8e Workshops européens de parodontologie (Lindhe et Meyle, 2008 ; Lang et Berglundh, 2011 ; Sanz et Chapple, 2012). La prévalence de la péri-implantite semble être de l'ordre de 10 % au niveau de l'implant et de 20 % au niveau du patient au cours de 5 à 10 ans de fonction (Mombelli et al., 2012).
La péri-implantite a été principalement décrite comme un simple état pathologique infectieux des tissus péri-implantaires (Levignac, 1965 ; Mombelli et al., 1987). Plus tard, de nombreux facteurs locaux – tels que la surface de l'implant, la topologie et la contamination bactérienne à la jonction implant/piliers – ainsi que des facteurs liés au patient – tels que le tabagisme, la mauvaise hygiène buccale, des antécédents ou la présence de la parodontite, la génétique et la consommation excessive d'alcool – ont été associés à un risque accru de développer des maladies péri-implantaires (Heitz-Mayfield, 2008 ; Heitz-Mayfield et Huynh-Ba, 2009 ; Renvert&Persson, 2009 ; Pesce et al., 2014 ; Canullo et al., 2016).
L'étiologie de la péri-implantite joue un rôle crucial dans la classification de la maladie. Les théories les plus utilisées pour expliquer les péri-implantite sont les théories d'infection et de surcharge. Une troisième théorie a été développée où la péri-implantite s'explique par la synergie de facteurs combinés, tels que les procédures chirurgicales, la prothèse et les facteurs liés au patient. Suivant cette théorie, une différenciation entre les péri-implantites primaire et secondaire a été présentée. La péri-implantite primaire est diagnostiquée lorsque l'infection bactérienne est la principale cause alors que les péri-implantites secondaires peuvent provenir d'autres facteurs (Qian et al., 2012). Dans une revue récente, les indicateurs de risque qui peuvent conduire à une infection péri-implantaire et, par conséquent, à une péri-implantite secondaire ont été décrits (Renvert et Quirynen, 2015). Ainsi, dans sa globalité, la péri-implantite peut être expliquée avec un modèle de causalité multiple. Les facteurs suivants ont été pris en considération:
– La prédisposition génétique de l'hôte à la maladie, en particulier la réponse immunitaire qui détermine la susceptibilité des individus. Les patients qui sont plus enclins à développer des maladies péri-implantaires sont ceux ayant des antécédents de parodontite, en particulier de parodontite agressive.
– Le style de vie du patient : l'hygiène bucco-dentaire est le facteur le plus important mais les habitudes de tabagisme, l'alimentation et le stress sont aussi pertinents. Plus précisément, les fumeurs ayant une hygiène buccale insuffisante ont une prédisposition accrue aux maladies péri-implantaires.
– Les facteurs environnementaux : la flore microbienne associée à la péri-implantite est constituée d'espèces bactériennes pério-pathogènes et d'anaérobies.
– Le matériel : la rugosité de la surface de l'implant et du pilier s'est révélée avoir un rôle dans la contamination bactérienne, avec plus de péri-implantites pour les surfaces d'implants rugueuses. Les données comparant la connexion entre l'implant et le pilier montrent plus de péri-implantites pour les connexions externes que pour les connexions internes. L'utilisation de piliers de diamètre inférieur à celui des implants correspondants (interrupteur plate-forme) semble avoir des avantages en termes de stabilité osseuse.
– Les séquences thérapeutiques : plusieurs facteurs peuvent influencer l'implant et les tissus péri-implantaires. Il a été prouvé qu'un vissage et un dévissage fréquents du pilier, une utilisation des procédures d'augmentation (GBR), le type de restauration, les compétences du clinicien et la capacité de nettoyage du tissu péri-implantaire influencent considérablement la péri-implantite.
– Les tissus durs/mous : la gestion des tissus mous...
Le jet dentaire Aquolab à l'ozone un partenaire d'hygiène idéal pour vos implants dentaires
Exemple de routine quotidienne pour une hygiène bucco-dentaire impeccable
+
+
Continuez la lecture...
© 2024. All rights reserved.