distRibuteur exclusif des produits Aquolab en france, DOM-COM, belgique et suisse.
Parodontite : causes, symptômes, traitements, prévention pour éviter la perte de vos dents
Découvrez tout sur la parodontite, une maladie parodontale silencieuse mais destructrice. Causes, symptômes, surfaçage radiculaire, traitement parodontal, prévention et maintenance parodontale : apprenez à stopper la perte d’attache clinique et la destruction osseuse alvéolaire avant qu’il ne soit trop tard.
hygiene-precision.com
3/2/202612 min lire
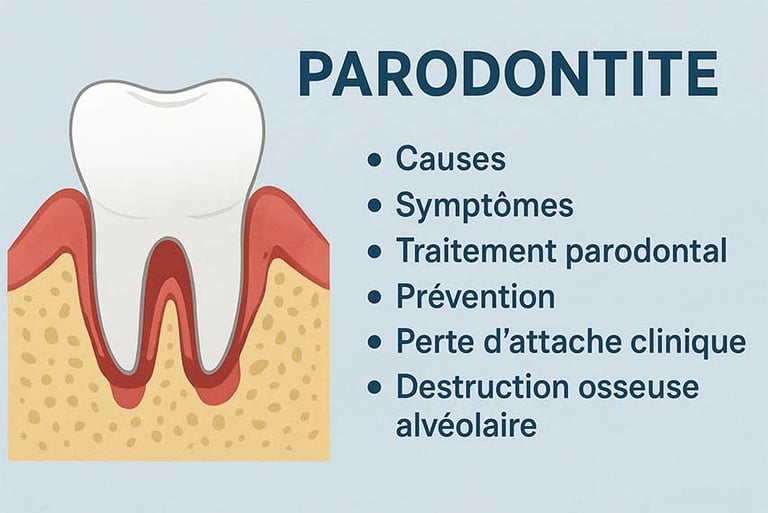
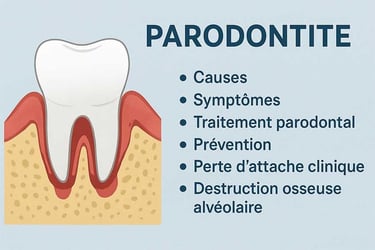
Comprendre la parodontite : une menace silencieuse pour votre santé bucco-dentaire
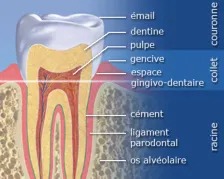
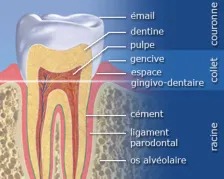
La parodontite est une maladie inflammatoire chronique qui affecte les tissus autour des dents, la gencive, le ligament parodontal, le cément et l’os alvéolaire. Cette maladie peut conduire au déchaussement et même à la perte des dents si elle n’est pas traitée correctement.
Souvent silencieuse dans ses débuts, elle représente un défi pour la prévention, le diagnostic et le traitement. Dans cet article, nous allons explorer les causes, les stades, le diagnostic, les traitements actuels ainsi que des conseils pratiques pour prévenir ou limiter la progression de la parodontite.
Qu’est-ce que la parodontite ?
Définition et distinction avec la gingivite
La parodontite est une évolution de la gingivite, lorsque l’inflammation de la gencive franchit le point de non-retour et atteint les structures de soutien des dents.
La gingivite se caractérise par une rougeur, un gonflement et des saignements de la gencive, mais sans destruction osseuse ni formation de poches profondes. Si elle n’est pas contrôlée, l’inflammation se propage et déclenche la parodontite, avec des lésions irréversibles.
Le parodonte (ou appareil de soutien dentaire) se compose donc de quatre tissus :
la gencive
le cément (revêtement de la racine dentaire)
le ligament alvéolo-dentaire
l’os alvéolaire
Lorsque ces tissus sont attaqués, on observe une perte d’attache clinique et une alvéolyse (perte osseuse).
Microbiote, inflammation, et mécanismes de destruction de la parodontite
La parodontite est déclenchée par des bactéries pathogènes présentes dans la plaque dentaire et le biofilm sub-gingival.
Dans un contexte sain, le microbiote buccal est équilibré. Mais en cas de mauvaise hygiène buccale ou d’autres facteurs de risque, le biofilm évolue vers une flore plus agressive (bactéries anaérobies Gram négatif), par exemple, Porphyromonas gingivalis est souvent citée comme une bactérie “clé” dans la parodontite sévère.
L’inflammation chronique engendrée entraine la libération de médiateurs (cytokines, enzymes protéolytiques) qui détruisent le tissu conjonctif et l’os de soutien. Le phénomène est aggravé par des facteurs de susceptibilité individuels : génétiques, immunitaires, systématiques (ex : diabète mal contrôlé) ou liés au mode de vie.
La vitesse d’évolution de la parodontite varie selon les individus : certains resteront à un stade modéré pendant des années, d’autres évolueront rapidement vers des destructions importantes.
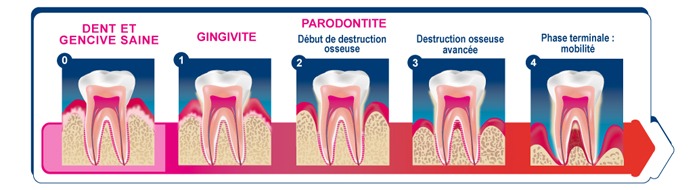
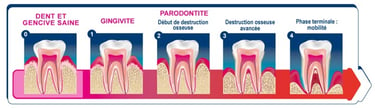
Les stades d’évolution de la parodontite et les signes cliniques
Classification moderne : stades et grades de la parodontite
La classification des maladies parodontales a été révisée récemment : on évalue désormais la sévérité, la complexité et l’étendue de la maladie, ainsi que le grade (vitesse d’évolution).
Stades 1 à 4 : de la forme initiale (légère) à la forme avancée (avec perte osseuse importante)
Grades A, B, C : progression lente, modérée ou rapide
Cette classification permet une meilleure planification thérapeutique et un pronostic individualisé.
Signes et symptômes à surveiller pour la parodontite
La parodontite peut être insidieuse. Voici les indices auxquels il faut être attentif :
Saignement gingival au brossage ou spontanément
Gencives rouges, enflées ou rétractées
Formation de poches parodontales L’espace entre la gencive et la dent s’élargit (plus de 3 mm)
Halitose persistante (mauvaise haleine)
Mobilité dentaire ou migration (les dents “bougent” ou s’écartent)
Hypersensibilité dentaire, en particulier au niveau des collets exposés
Apparence de “dents qui s’allongent” du fait du recul gingival
Dans les cas avancés : douleur, abcès, voire perte dentaire.
À noter que certaines formes de parodontite (en particulier chronique) peuvent évoluer sans douleur marquée, ce qui retarde souvent la consultation.
Cas clinique : de la gingivite à la parodontite avancée
Stade initial / gingivite : saignement des gencives, légère gêne, sans perte osseuse.
Stade modéré : poches de 4–6 mm, perte osseuse modérée, début de mobilité
Stade avancé : poches > 6 mm, destruction osseuse marquée, mobilité importante, parfois formation d’abcès
En absence de traitement, la progression peut conduire à la perte de dents, c’est pourquoi un diagnostic précoce est essentiel.
Diagnostic et bilan parodontal approfondi
Examen clinique et sondage parodontal
Le dentiste ou parodontiste utilise une sonde parodontale pour mesurer la profondeur des poches (distance entre le sommet de la gencive marginale et le fond de la poche). Une profondeur > 3 mm est suspecte.
On évalue également la perte d’attache clinique, le saignement au sondage, la mobilité dentaire, et la récession gingivale.
Radiographies dentaires en cas de parodontite
Des radiographies longues portées (radiographies périapicales ou panoramiques) permettent de visualiser la perte osseuse alvéolaire et confirmer l’ampleur de la destruction osseuse.
Analyse des facteurs de risque parodontaux et bilan général
Il est essentiel d’identifier les facteurs contributifs à la parodontite :
diabète (en particulier mal contrôlé)
stress, carences nutritionnelles
terrain génétique, prédispositions immunitaires
médicaments induisant une sécheresse buccale
mauvaise hygiène bucco-dentaire
charges occlusales excessives (morsure déséquilibrée)
Un bilan général peut inclure des tests sanguins pour le diabète, ainsi que l’examen des antécédents médicaux. Le lien entre parodontite et maladies systémiques (cardiovasculaires, Alzheimer, cancer) est de plus en plus étudié.
Prise en charge thérapeutique de la parodontite : du non chirurgical au chirurgical
Phase initiale : hygiène, motivation et contrôle local
Avant toute intervention, le patient doit adopter une hygiène bucco-dentaire rigoureuse : brossage doux deux fois par jour avec une brosse à poils souples, utilisation de jet dentaire, de brossettes interdentaires ou du fil dentaire.
Un bain de bouche antiseptique (par exemple à la chlorhexidine) peut être prescrit en complément le temps que l’inflammation diminue.
Cette phase de réduction de l’inflammation et de motivation du patient est cruciale pour la réussite du traitement parodontal.
Traitement non chirurgical de la parodontite : détartrage et surfaçage radiculaire
Le détartrage supra- et sous-gingival (avec détartreur ultrasonique ou instruments manuels) est réalisé pour éliminer la plaque et le tartre.
Le surfaçage radiculaire (également appelé curetage ou planage radiculaire) vise à lisser les surfaces radiculaires exposées, éliminer les dépôts bactériens et favoriser la réattache gingivale.
Cette approche est la pierre angulaire du traitement de la parodontite et est souvent suffisante dans les stades légers à modérés.
Antibiotiques et traitements complémentaires en cas de parodontite
Dans certains cas (poche profonde, infection active, parodontite agressive), l’adjonction d’antibiotiques locaux ou systémiques peut être envisagée (par exemple, amoxicilline + métronidazole).
Des thérapies complémentaires comme le laser, la photodynamique, l'application de gels antimicrobiens sont en cours d'études et d’évaluation , mais leurs efficacités à long terme restent à confirmer.
Traitement chirurgical et régénération osseuse dans les cas de parodontite
Quand les poches parodontales sont profondes et persistantes malgré un traitement non chirurgical, un traitement chirurgical peut être nécessaire :
Chirurgie d’accès (lambeaux) : soulever la gencive pour accéder aux surfaces radiculaires profondes et nettoyer les zones cachées
Résection osseuse, plastie osseuse ou régénération tissulaire guidée (pour favoriser la régénération osseuse)
Greffe gingivale ou gencive libre : pour couvrir les racines exposées et stabiliser la gencive
Contention ou attelage des dents mobiles
En cas de dents non récupérables : extraction et planification de remplacement (implant ou bridge)
Le succès du traitement dépend en grande partie de l’adhésion à une hygiène stricte post-opératoire et de suivis réguliers.
Suivi et maintenance parodontale
Après la phase active, un programme de maintenance est essentiel. Il inclut des visites de contrôle rapprochées (souvent tous les 3 à 6 mois), des détartrages périodiques et des réévaluations parodontales. L’objectif est de stabiliser la maladie, prévenir les récidives et surveiller toute nouvelle lésion.
Prévention et bonnes pratiques pour limiter la progression de la parodontite
Hygiène bucco-dentaire régulière et efficace
Brossez-vous les dents au moins 2 fois par jour (2 min), avec une brosse souple et sonique de préférence
Utilisez un jet dentaire doux adapté à la parodontite ou des brossettes interdentaires ou du fil dentaire pour nettoyer les espaces difficiles d’accès
Choisissez un dentifrice adapté à la parodontite (sans ingrédients agressifs)
Utilisez un bain de bouche antiseptique (à base de chlorhexidine ou CPC) sur prescription si nécessaire
Adoptez une technique de brossage douce mais rigoureuse, en évitant les traumatismes gingivaux
Facteurs de risque à contrôler
Tabagisme : arrêté recommandé, le tabac est un facteur de progression majeur de la maladie
Diabète : maintenir une glycémie bien contrôlée
Alimentation équilibrée, réduction du stress, bonne hydratation
Contrôle régulier : visites dentaires de routine, détartrages préventifs
Correction des éléments locaux : couronnes mal ajustées, restauration débordante, malocclusion
Signaux d’alerte à surveiller chez soi
Saignement des gencives
Gencives qui se rétractent ou qui paraissent “allongées”
Mobilité dentaire
Mauvaise haleine persistante
Sensibilité au froid ou aux niveau des collets
Dès qu’un de ces symptômes apparaît, il est conseillé de consulter un dentiste ou parodontiste pour vérifier l’état parodontal.
Conclusion
La parodontite est une maladie sérieuse, souvent sous-estimée, qui peut compromettre la stabilité des dents et impacter la santé générale. Son caractère insidieux rend le dépistage précoce et la vigilance personnelle essentiels. Grâce à une hygiène bucco-dentaire rigoureuse, une gestion des facteurs de risque (tabac, diabète), et une prise en charge parodontale adaptée (non chirurgicale ou chirurgicale), il est possible de stabiliser la maladie et de préserver le capital dentaire.
Si vous suspectez des signes de gencives sensibles, saignantes ou dentaire mobile, n’attendez pas : consultez un professionnel dentaire pour un bilan parodontal approfondi.
Exemple de routine quotidienne pour une hygiène bucco-dentaire impeccable
+
+
Continuez la lecture...
© 2024. All rights reserved.